Как в странах СНГ, так и в мире наблюдается тенденция роста удельного веса заболеваемости раком почки в структуре общей онкологической заболеваемости с ежегодным приростом более 189 тыс. случаев, что составляет в структуре злокачественных новообразований почек у мужчин 2,2 % и 1,5 % – у женщин [1, 9]. Преобладают случаи рака почки, которые развиваются из почечной паренхимы и гистологически является светлоклеточными карциномами. У детей также встречается нефробластома (опухоль Вильмса) [2]. По темпам прироста почечноклеточная карцинома занимает 2 место среди всех злокачественных новообразований, демонстрируя ежегодный двукратный прирост [3, 4]. В нашей республике ежегодно выявляются 830-840 новых случаев рака почки [1].
Цель. Оценить медиану выживаемости пролеченных пациентов с диагнозом рак почки в Областном онкологическом диспансере г. Караганды с учетом параметров прогностической модели HENG.
Материалы и методы исследования
Для ретроспективного анализа были слепым случайным образом отобраны истории болезни 150 пациентов, получивших лечение по основному диагнозу – renal cell carcinoma (далее – RCC) за период 2009 по 2011 гг. в КГП «Областной Онкологический Диспансер» г. Караганды.
Следуя клиническим рекомендациям ESMO по диагностике, лечению и наблюдению при RCC [9], наиболее широко используемой моделью в прогностических целях и для оценки выживаемости после различных видов лечения, остается модель (далее – модель HENG), основанная на результатах лечения больных в Memorail Sloan-Kettering Cancer Center.
Факторами риска, негативно влияющими на выживаемость больных, являются следующие: низкий общесоматический статус по шкале Карновского (<70 %), повышение ЛДГ, низкий уровень гемоглобина, повышенный уровень скорректированного Ca2+ в сыворотке крови и интервал от первичной постановки диагноза RCC до начала терапии менее 1 года [9].
Результаты исследования и их обсуждение
Эпидемиологически RCC встречался в предложенной выборке у обоих полов: 49,3 % мужчины и 50,7 % женщины, соответственно. Возрастной диапазон наших пациентов был разнообразен – от 21 года до 90 лет, причем возрастная кривая заболеваемости раком почки у лиц обоего пола имеют пик в возрасте 51-60 лет – 32,67 % случаев (49 человек), 28,67 % случаев в возрасте 61-70 лет (43 человека), и 19,3 % (29 человек) случаев в возрасте старше 70 лет. Частота встречаемости RCC минимальна в возрасте от 3-40 лет и составляет 5,33 % (8 пациентов). Средний возраст при этом составил 53,3±3,8 года.
В работе была использована гистологическая классификация опухолей почки по ВОЗ [5], согласно которой 96,7 % случаев представлены почечноклеточными опухолями, из которых доля clear cell RCC 67,3 % – 101 случай [6], 1,3 % мезенхимального происхождения опухоли и 2,0 % нефробластического. В соответствии с Международной Классификации Болезней (ICD-O) в 96,67 % случаи иницированны злокачественными формами новообразований. 3,33 % случаев – это доброкачественные опухоли паренхимы почки – онкоцитомы, которые встречаются в 20 раз реже, чем RCC. Важно отметить, что именно эти 5 случаев клинически себя никак не проявляли и были обнаружены случайно по данным ультразвукового исследования в ходе профилактических осмотров.
На базе II абдоминального отделении Областного Онкологического Диспансера г. Караганды за указанный период у 69 пациентов (в 46, % случаев) были произведены радикальные нефрэктомии, 39,3 % случаев нефрэпинефрэктомий и 5 % – нефрэпинефруретероэктомий. У пациентов с 3 и 4 стадиями опухолевого процесса для верификации диагноза и определения распространенности процесса были произведены в 7 случаях (4,67 %) биопсия опухолевого узла под контролем УЗИ, в 6 случаях (4,0 %) лапаротомия и биопсия опухолевого узла без других радикальных вмешательств.
Далее для сравнительного анализа медианы выживаемости пролеченных пациентов были отобраны 101 истории болезней пациентов с диагнозом заболевания clear-cell RCС, который был верифицирован гистологически. Как показывают результаты однофакторного анализа, имеет место тенденция к получению более благоприятного прогноза у пациентов с хромофобным раком по сравнению с таковым у больных папиллярным или обычным светлоклеточным раком. Однако прогностическое значение различий в гистологическом строении нивелируется стадией опухолевого процесса [8]. Вся совокупность наблюдений была разбита на 3 группы (табл. 1).
Таблица 1
Распределение пациентов раком почки по группам с учетом стадии и вида лечения
|
Стадия заболевания |
группа А |
группа В |
группа С |
|
I, II |
III |
IV |
|
|
Классификация по TNM |
T1NoMo, T2NoMo |
T3NoMo, T2N1Mo |
T4NoMo |
|
Вид лечения |
Хирургическое |
Комбинированное |
Симптоматическое |
|
Абсолютное число, n |
83 |
18 |
13 |
|
% |
82,18 % |
17,82 % |
8,67 % |
Оценивая 3-х летнюю выживаемость после различных видов лечения, в соответствии с моделью HENG, прогностическими критериями в данном исследовании были выбраны динамика уровня гемоглобина на момент поступления (Hb1ср) и выписки из стационара (Hb2ср), общесоматический статус по шкале Карновского (ОСС ср); а с учетом рекомендаций Европейской ассоциации урологов при RCC в перечень критериев прогноза были добавлены: размер опухоли (L, в см), наличие распада и стадирование по TNM (табл. 2).
Таблица 2
Обзор анатомических, гистологических и клинических показателей, включенных в прогностическую модель для локализованного и метастатического clear cell RC carcinoma
|
Абсолютное число (n) |
группа А |
группа В |
группа С |
|
83 |
18 |
13 |
|
|
Стадия по TNM |
T1NoMo, T2NoMo |
T3NoMo, T2N1Mo |
T4NoMo |
|
Hb1ср до операции, г\л |
132,8±3,240 |
120,3±4,585 |
105,3±3,062 |
|
Hb2ср после операции, г\л |
108,2±4,763 |
103,6±3,96 |
97,2±4,75 |
|
ОСС ср по Карновскому, % |
78,07 |
71,67 |
52,3 |
|
L, см |
5,78±1,46 |
11,5±3,42 |
19,3±1,0 |
|
Распад, % |
3,61 |
16,6 |
23,08 |
Учитывая клинические рекомендации ESMO, все пациенты для определения прогноза могут быть разделены на следующие группы: благоприятного прогноза (нет факторов риска, медиана выживаемости 30 мес.), промежуточного (1 или 2 фактора риска, медиана выживаемости 14 мес.) и плохого прогноза (3 и более факторов риска, медиана выживаемости 6 мес.).
Прогностически неблагоприятной группой с наиболее низкой медианой выживаемости 6 месяцев будет группа С на основании наличия 6 факторов риска. В данной группе были 8,67 % пациентов, которым не была показана специфическая терапии, которые после верификации диагноза консилиумом врачей были направлены на симптоматическое лечение, у которых достоверно определена инвазия опухоли за пределы фасции Герота (в том числе смежное распространение на ипсилатеральный надпочечник, брыжейку толстого кишечника, диафрагму). Предоперационный уровень Hb1ср=105,3±3,062г\л. Этот показатель I степени анемизации пациентов на момент поступления в стационар, вероятно, связан с токсичным воздействием на костный мозг продуктов распада опухоли, о чем свидетельствует высокий процент интраоперационно фиксированного распада опухолевого узла, равный 23,08 %; либо с замещение почечной паренхимы опухолевым узлом. Размер опухоли в группе С составил L=19,3±1,0 см, максимальная величина узла среди трех рассматриваемых групп. Дополнительно наличие афункционирующей почки может быть подтверждено на догоспитальном этапе посредством экскреторной урографии. Вопрос по поводу коррекции II степени анемизации Hb2ср после операции, в нашем случае – 97,2±4,75г\л должен решаться еще на этапе стационара.
Промежуточный тип прогноза, с медианой выживаемости 14 мес, соответствует исследуемой группе В. Это группа пациентов с III стадией заболевания получили комбинированный тип лечения (помимо оперативного, иммунотерапию) на основании: распространения опухоли на крупные вены (почечная вена и\или ее ветви) 3 случая, инвазии паранефральной клетчатки 7 случаев, либо наличие метастатических изменений в 1 регионарном лимфатическом коллекторе, в том числе параортальные лимфатические узлы, размерами опухолевого узла от 1,5 до 4 см – 3 случая. Факторами риска в этой группе являются: III стадия заболевания, достаточно высокий уровень интраоперационно фиксированного распада опухоли – 16,6 % и показатель I степени анемизации пациентов на момент выписки из стационара Hb2ср=103,6±3,96г\л, чаще всего обусловленный интраоперационной кровопотерей, либо как в 3 случаях – образованием гематомы ложа почки. На амбулаторном этапе этот 3-й фактор риска можно нивелировать. Данным пациентам показана консультация терапевта и коррекция уровня гемоглобина железосодержащими препаратами.
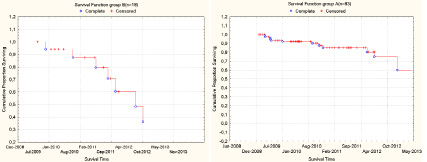
Рис. 1. Функция выживаемости группы А с числом наблюдений n=83 (1.01.2009 -15.03.2013 гг.)
Рис. 2. Функция выживаемости группы В с числом наблюдений n=18 (1.01.2009 -15.03.2013 гг.)
Группа А наиболее прогностически благоприятна. Это пациенты I стадией заболевания, у которых опухоль ограниченна почкой, и в наибольшем измерении L=5,78±1,46 см. ОСС ср по Карновскому составил 78,07 %, т.е. пациенты по функциональной активности способны к самообслуживанию либо нормальной деятельности, но с усилием, однако присутствуют те или иные симптомы заболевания.
Рис. 3. Распределения признака в группе А
Рис. 4. Распределения признака в группе В
Далее для оценки собственных результатов лечения рака почки была использована процедура Каплана-Мейера – графическое построение функции выживания. Все результаты были обработаны в программе Statistica 6.0. (2006, Statsoft)
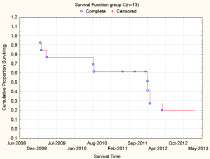
Рис. 5. Функция выживаемости группы С с числом наблюдений n=13 (1.01.2009 -15.03.2013 гг.)
Рис. 6. Распределения признака в группе С
Согласно результатам собственного исследования медиана выживаемости в группе А будет превышать 30 месяцев, в группе В находится в пределах 15-17 мес. В группе С медиана выживаемости составляет 5-6 месяцев.
Выводы
Для использования прогностической модели Heng, неообходимы такие данные, как общий анализ крови (CBC), таблица для оценки общесоматического статуса по шкале Карновского, данные гистологического заключения, форма 011-1/у, протокол операции, т.е. несомненно, доступные для врача-ординатора данные.
В группу благоприятного прогноза с медианой выживаемости до 30 месяцев могут быть отнесены все пациенты с I и II стадией заболевания, у которых опухоль ограниченна почкой (L<5-7 см), без MTS, с достаточным общесоматическим статусом по шкале Карновского (>70 %), отсутствием анемии в CBC (уровень гемоглобина >120,0 г/л).
Медиана выживаемости будет определяться немодифицируемыми факторами, такими как размер опухоли, наличие распада, стадирование по TNM. К модифицируемому фактору относится уровень гемоглобина крови, относительно модифицируемый же фактор в данном случае – ОСС ср по Карновскому, т.к. посредством социальных служб, реабилитационных мероприятий возможно улучшение клинического статуса пациента и нивелирования данного фактора.

