Scientific journal
International Journal of Experimental Education
ISSN 2618–7159
ИФ РИНЦ = 0,827
CURRENTCLINICALFEATURES OFSOMEFORMSENTEROVIRUS INFECTIONAT CHILDREN
В настоящее время в литературе имеется достаточно обширный материал о роли энтеровирусов (ЭВ) в патологии человека. Активация энтеровирусной инфекции (ЭВИ) в последние годы отмечается во всех регионах мира, независимо от их социально-экономического развития.
Для ЭВИ характерны полиморфизм клинической симптоматики с вовлечениемв процесс всех возрастных групп детей [1,2,8].У детей, инфицированных ЭВ, с большой вероятностьюмогут встречаться такие клинические проявления заболевания как герпангина, пневмония, менингит, миокардит [4, 5, 7].
Имеются единичные публикации, проводящие параллель между степенью колонизации кишечника ЭВ и климатическими условиями [9].
Сезонные подъемы заболеваемости широко регистрируются в различных регионах Казахстана и других сопредельных республик [2, 3, 4, 5, 9, 10]. В странах с умеренным климатом ЭВИ встречаются преимущественно в летне-осенний период года.
Многие клинические формы ЭВИ склонны к эпидемическому распространению, а восприимчивость наиболее высока у детей от трех до десяти лет. Причем, болеют гораздо чаще мальчики, нежели девочки.
Цель исследования: изучить клинико-эпидемиологических параметров некоторых клинических форм ЭВИ у детей.
Материалы и методы исследования
Под наблюдением находилось 143 ребенка, больных с ЭВИ, госпитализированных в Областную инфекционную больницу г. Караганды в 2009-2011 годах.
Из них у 72 больных отмечалась малая болезнь, у 50 – серозный менингит, у 21 – паралитические формы.
Данные представлены на рисунке.
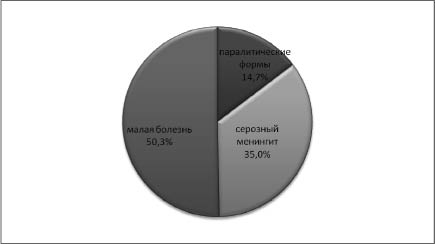
Распределение больных ЭВИ по нозологическим формам
Мальчиков было 86 (60,1 %), девочек 57 (39,9 %).
Клинический диагноз ЭВИ был подтвержден вирусологическими и (или) серологическими методами исследования. Принимались во внимание также эпидемические параметры и полиморфизм клинических проявлений болезни. При постановке клинического диагноза мы пользовались классификацией по А.П. Зинченко,1986 [6].
Подъем заболеваемости ЭВИ приходился на летний период года с пиком в июне-июле месяце, а минимальная заболеваемость зарегистрирована в январе-марте.
Результаты исследования и их обсуждение
Под наблюдением находилось 50 больных серозным менингитом энтеровирусной природы. Из них детей от года до трех лет было 1 (2,0 %), с трех до семи – 18 (36,0 %), с семи до пятнадцати – 31 (62,0 %). Мальчиков было 32 (64,0 %), девочек – 18 (36,0 %).
Заболевание у большинства детей начиналось остро с симптомов интоксикации (повышение температуры, анорексия, вялость, тошнота) и синдрома ликворной гипертензии (рвота, головная боль). Менингиальный синдром был стабилен у всех больных и присоединялся к концу первых суток заболевания. Наиболее постоянными были ригидность затылочных мышц и симптом Кернига. Для менингиальных знаков были характерны нестойкость, их диссоциация и быстрое исчезновение после проведенной люмбальной пункции.
У трех больных дошкольного возраста наблюдались быстропроходящие, обусловленные циркуляторными нарушениями, энцефалитические реакции в виде горизонтального нистагма, повышения сухожильных рефлексов и общего беспокойства.
Клеточный состав спинномозговой жидкости в начальном периоде болезни носил лимфоцитарно-нейтрофильный характер с последующей сменой на лимфоцитарныйплеоцитоз. Концентрация белка оставалась в пределах нормативных величин, а содержание сахара в ликворе имело некоторую тенденцию к снижению или оставалось в пределах нормы.
С малой болезнью (трехдневная лихорадка, энтеровирусная лихорадка)наблюдалось 72 ребенка как одной из наиболее частых форм ЭВИ. В возрасте до одного года был один больной 1,4 %, с одного до трех – 6 (8,3 %), с трех до семи – 19 (26,4 %), с семи до пятнадцати – 46 (63,9 %).
Заболевание у 54 (75,0 %) детей начиналось остро, с повышения температуры до субфебрильных у 20 (37,1 %) детей и фебрильных цифру 30 детей (55,5 %). У четырех (7,4 %) детей температурная кривая была в пределах субнормальных показателей. Продолжительность температурной кривой в среднем составляла 3-4 дня с последующим критическим или литическим спадом. Лишь у 5 (6,9 %) больных она продолжалась до 8 дней. В первый день заболевания у всех больных появлялись умеренные катаральные явления: скуднаяринорея, заложенность носа, першение в горле, катаральный конъюнктивит, гиперемия слизистой ротоглотки.
У четырех (5,5 %) больных школьного возраста на слизистой оболочке небных дужек и твердого неба были выявлены мелкие пузырьки до 2-3 мм в диаметре и красные папулы. У 6 (8,3 %) больных на второй день болезни на фоне интоксикации и катаральных явлений на кожных покровах всего тела появлялась бледно-розовая сыпь в виде средне-пятнистых элементов без какой-либо излюбленной локализации. На следующий день, реже через двое суток, сыпь бесследно исчезала. У 6 (8,3 %) детей дошкольного возраста отмечались боли в животе и синдром водянистой диареи.
У больных с первых дней заболевания отмечалась диффузная головная боль, на высоте которой появлялась рвота. Рвота однократная была зарегистрирована у двадцати (27,7 %) больных, повторная – у 34 (47,2 %).
Лицо практически у всех больных было гиперемировано, сосуды склер инъецированы, отмечалась лимфоаденопатия основных групп до II-III размера. У восемнадцати (25,0 %) больных была выявлена гепатоспленомегалия.
С паралитической формой ЭВИпод наблюдением находился 21 больной в возрасте от 2 до 7 лет.
Заболевание начиналось остро, с подъема температуры у 19 (90,4 %) больных, умеренных катаральных явлений – у15 (71,4 %), инъекции склер, покашливания. У 8 (38,0 %) детей с первых дней заболевания отмечалась однократная рвота, у 3 (14,2 %) кратковременная дисфункция кишечника.
На 2-3 сутки на фоне нормализовавшейся или продолжающейся субфебрильной лихорадки появлялись вялые параличи нижних конечностей (чаще одностороннее поражение). Мышцы рук, шеи и туловища заинтересованы не были. У ребенка при этом нарушалась походка в виде прихрамывания, появлялись слабость в ногах, «волочение» ножки, умеренное снижение сухожильных рефлексов (коленных, ахилловых).По своей сущности это были вялые периферические параличи.
Одновременно с гипорефлексией у 9 (42,8 %) детей развивались гипотрофия и гипотония мышц пораженной конеч ности.
У 7 (33,3 %) детей отмечалось изолированное поражение лицевого нерва по периферическому типу. Эта форма характеризовалась односторонним парезом мимической мускулатуры: симптом «паруса», «восклицательного знака», лагофтальм, девиация языка. При этом слезотечения, расстройства вкуса и чувствительности не было. Спинномозговая жидкость была не изменена.
Полное восстановление функций при паралитических формах ЭВИ происходило через 2-3 недели.
Выводы
Эпидемические подъемы ЭВИ в Карагандинской области приходятся на летний период года, минимальная – в зимний период.
Для современного течения ЭВИ присущ выраженный полиморфизм клинических проявлений, в виде поражения нервной системы (серозный менингит, паралитические формы) и лихорадки.
Для всех клинических форм ЭВИ характерен ряд общих симптомов, которые облегчают диагностику этой инфекции : диарея, экзантема, гиперемия лица, интоксикация.
Библиографическая ссылка
Бегайдарова Р.Х., Стариков Ю.Г., Девдариани Х.Г., Абилкасимов З.Е., Дюсембаева А.Е., Золотарева О.А. СОВРЕМЕННЫЕ ОСОБЕННОСТИ НЕКОТОРЫХ КЛИНИЧЕСКИХ ФОРМ ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ У ДЕТЕЙ // Международный журнал экспериментального образования. 2013. № 11-2. С. 34-36;URL: https://expeducation.ru/en/article/view?id=4311 (дата обращения: 05.06.2026).

