Проведен статистический анализ госпитализаций пациентов с хроническим панкреатитом глубиной семь лет для определения количества больных с диагнозом хронический панкреатит до и после указа президента республики Саха (Якутия) Е. Борисова «О мерах по профилактике алкоголизма в Республике Саха (Якутия)» на базе гастроэнтерологического отделения ГБУ РС (Я) «Якутская городская клиническая больница». Средний возраст больных составил 50 лет. Женщины с хроническим панкреатитом преобладали над мужчинами в 2007- 2011 (57 %), но в последние годы отмечается преобладание мужчин (51 %). Имеет место постепенное снижение госпитализации пациентов с хроническим панкреатитом алкогольной этиологии. В частности, в 2007 году пациенты с хроническим панкреатитом составили 14,5 % от всех случаев госпитализаций в отделение, а в 2013 году – 8,7 %.
Хронический панкреатит ─ воспалительное заболевание поджелудочной железы различной этиологии, фазово-прогрессирующего течения, финальной стадией которого являются склероз паренхимы, деформация, облитерация протоков, утрата внешнесекреторной и эндокринной функции железы [5]. Потенциальными факторами риска являются злоупотребление алкоголем, курение, нутритивные факторы, наследственность, факторы, влияющие на диаметр панкреатических протоков и отток секрета поджелудочной железы, иммунологические факторы, различные другие и метаболические факторы [6].
Употребление алкоголя в индустриально развитых странах служит причиной хронического панкреатита в 50-80 %. Опасной дозой, т.е. приводящей к воспалению поджелудочной железы, считают ежедневный прием 40-80 мл. этанола. Ежедневная доза 96 % этилового спирта в объеме 150-200 мл в течение 10 лет приводит к хроническому панкреатиту у 90 % злоупотребляющих алкоголем [2, 4, 5]. В настоящее время ежегодно регистрируют 6-7 новых случаев хронического панкреатита на 100000 населения, а общая частота его составляет от 50 – 75 пациентов на 100000 населения в зависимости от географического региона [3, 11].
В целях снижения алкоголизма были приняты существенные меры. Указом президента республики Саха (Якутия) Е.Борисова «О мерах по профилактике алкоголизма в Республике Саха (Якутия)» с 1 ноября 2010 года введен запрет на территории РС (Я) розничной реализации алкогольной продукции с содержанием этилового спирта более 15 % объема готовой продукции с 20 часов текущих суток до 14 часов следующих суток [8]. Затем был принят федеральный закон Российской Федерации от 18 июля 2011 г. N 218-ФЗ «О внесении изменений в Федеральный закон «О государственном регулировании производства и оборота этилового спирта, алкогольной и спиртосодержащей продукции» и отдельные законодательные акты Российской Федерации и признании утратившим силу Федерального закона «Об ограничениях розничной продажи и потребления (распития) пива и напитков, изготавливаемых на его основе», в котором также запрещается продажа алкогольной продукции [7].
В связи с этим представляется чрезвычайно интересным оценить частоту госпитализаций пациентов с хроническим панкреатитом алкогольной этиологии.
Цель: оценить динамику госпитализаций пациентов с диагнозом хронический панкреатит алкогольной этиологии в гастроэнтерологическое отделение ГБУ РС (Я) «Якутская городская клиническая больница» после принятия мер по профилактике алкоголизма на региональном и федеральном уровнях.
Материал и методы исследования: медицинская документация, журнал госпитализаций гастроэнтерологического отделения ГБУ РС (Я) ЯКГБ за период 2007-2013 гг. Статистическая обработка, программа «BIOSTAT».
Результаты: за отчетный период в отделение поступило 6403 пациента, из них 778 пациентов с хроническим панкреатитом (12 %) (диаграмма 1). Отмечается тенденция к снижению госпитализации таких пациентов, в среднем, ежегодно на 5,66 %, при относительно неизменном уровне общего числа поступлений в отделение (y = 2,0357x + 906,57; R² = 0,0297).
Средний возраст больных составил 50 лет [15; 86]. Причем в 2012 году отмечена некоторая тенденция к «омоложению» контингента больных с хроническим панкреатитом алкогольной этиологии (график 1).
Проведен гендерный анализ госпитализированных. В 2007-2011 гг. преобладали женщины, однако с 2012 года преобладают мужчины (диаграмма 2).
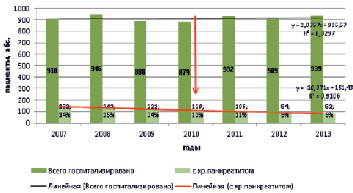
Диаграмма 1. Динамика госпитализаций в гастроэнтерологическое отделение ГБУ «ЯГКБ»
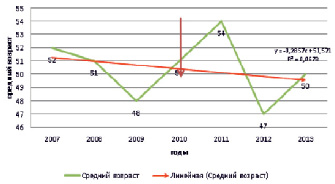
График 1. Средний возраст госпитализированных в ГБУ «ЯГКБ» с диагнозом хронический панкреатит алкогольной этиологии
Обсуждение. Поджелудочная железа, pancreas ─ вторая по величине железа пищеварительного тракта. Ее масса у взрослого человека составляет около 70-80 г. Она имеет серовато-розовый цвет, мягкую консистенцию и резко выраженное дольчатое строение. У нее выделяют две части: экзокринную, составляющую 97 % всей массы, и эндокринную. Экзокринная часть вырабатывает панкреатический сок, богатый пищеварительными ферментами ─ трипсином, химотрипсином, липазой, амилазой. Эндокринная часть синтезирует гормоны ─ инсулин, глюкагон, соматостатин и др. Орган располагается в забрюшинном пространстве, позади желудка. Две трети ее находятся слева от срединной плоскости. Длина поджелудочной железы 16-22 см, ширина (вертикальный размер тела) 4 см, толщина около 2 см. [1].
В основе заболевания лежит дегенеративное поражение поджелудочной железы, связанное с воспалительным процессом и фиброзом, которые приводят к необратимым структурным нарушениям и сопровождаются функциональной недостаточностью органа. Основной механизм развития алкогольного панкреатита ─ нарушение дренажной функции панкреатических и жёлчных протоков, поскольку стимулированная алкоголем секреция приводит к увеличению вязкости панкреатического секрета и повышению внутрипротокового давления. Злоупотребление алкоголем приводит к токсическому повреждению поджелудочной железы, изменению синтеза панкреатических ферментов и нарушению метаболической функции печени. В настоящее время рассматривают три теории развития хронического алкогольного панкреатита. Первая предусматривает первичное влияние алкоголя на внешнюю секрецию поджелудочной железы, вследствие чего образуются белковые преципитаты, которые приводят к обструкции панкреатических протоков и вторичному повреждению ацинарных клеток. Согласно второй теории, прямое токсическое влияние метаболитов алкоголя на ацинусы вызывает их жировую дегенерацию, приводящую к утрате способности синтезировать ферменты и периацинарному фиброзу. И, наконец, третья концепция свидетельствует о том, что под действием алкоголя нарушается детоксикационная функция печени, что приводит к образованию свободных радикалов кислорода, которые, в свою очередь, обладают повреждающим эффектом на поджелудочную железу [11].
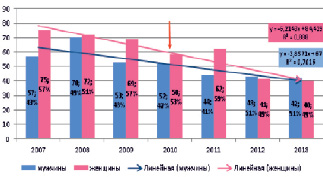
Диаграмма 2. Гендерный анализ госпитализированных с хроническим панкреатитом алкогольной этиологии
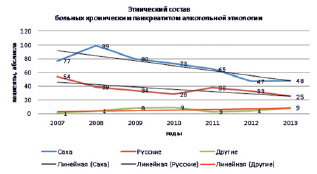
График 2. По этническому составу преобладали лица якутской национальности (62 %)
Прием алкогольных напитков приводит к поступлению по кровеносной системе в поджелудочную железу алкоголя и его деривата ацетальдегида. Ацетальдегид, токсичность которого в 100 раз превышает токсичность этанола, нарушает проницаемость протоков и поступление в протоки межтканевой жидкости, что ведет к возрастанию внутрипротоковой концентрации белка и его преципитации. Алкоголь блокирует механизм, препятствующий осаждению кальция в образовавшиеся белковые пробки, возникают кальцинаты, усугубляющие обструкцию протоков. Выше обструкции происходят повышение давления, повреждение эпителия, поступление панкреатического сока в паренхиму поджелудочной железы [5].
Кроме того, крепкие алкогольные напитки способствуют отеку слизистой оболочки двенадцатиперстной кишки, что вызывает спазм фатерова соска с последующим повышением давления в панкреатических протоках. Известно и непосредственное воздействие алкоголя на сосуды поджелудочной железы, вызывающее их спазм. Это ведет к ишемии органа с гибелью ацинозных клеток и к активации ферментов в ткани железы. Прием алкоголя в дозе, превышающей 100 гр./сут. в течение нескольких лет, может привести к преципитации панкреатических ферментов в мелких протоках и формированию белковых пробок [9].
Существует несколько вариантов морфологических изменений органа: паренхиматозный хронический панкреатит, при котором основные патологические изменения локализуются в ацинусах или междольковой соединительной ткани, между тем главный панкреатический проток практически не изменён; протоковый хронический панкреатит, когда вне зависимости от изменений паренхимы железы определяется расширенный и деформированный главный панкреатический проток (с вирсунголитиазом или без него); папиллодуоденопанкреатит, который характеризуется равномерным расширением главного панкреатического протока на всём протяжении [11].
С патогенетической и патогистологической точек зрения хронический воспалительный процесс чаще всего начинается в головке поджелудочной железы. Поражение этой части органа влияет на весь ход болезни. Кроме того, именно оно, как правило, приводит к развитию большинства осложнений панкреатита, таких как обструкция главного панкреатического и общего жёлчного протоков, двенадцатиперстной кишки, а иногда и верхней брыжеечной или воротной вены. При выраженных хронических воспалительных изменениях головки поджелудочной железы дистальные отделы органа нередко остаются практически интактными. В увеличенной на фоне хронического панкреатита головке поджелудочной железы (вертикальный размер более 4 см) происходят специфические изменения ультраструктуры её нервных волокон [11].
Одним из важнейших факторов развития болевых кризов считают нарушение оттока панкреатического сока в двенадцатиперстную кишку, реализующееся в повышении давления в системе панкреатических протоков с их последующим расширением. Другой причиной болевого синдрома могут служить воспалительные и рубцовые изменения как в самой поджелудочной железе, так и в парапанкреатической клетчатке, в которые вовлекаются нервные окончания, что в итоге приводит к повреждению их периневральной оболочки. Обнажённые афферентные волокна становятся подвержены постоянной патологической стимуляции, приводящей к развитию стойкого болевого синдрома. Среди прочих причин появления болей следует отметить стеноз общего жёлчного протока с супрастенотическим растяжением его стенок и стеноз двенадцатиперстной кишки [10, 11].
Выводы: 1. Количество больных хроническим панкреатитом снижается с каждым годом. В 2007 г. с хроническим панкреатитом госпитализировано 132 больных из общего числа госпитализированных в гастроэнтерологическое отделения (910), что составляет 14,5 %. В 2013 госпитализировано 82 больных, что составляет 8,7 % от общего числа (939). В целом, число госпитализированных снизилось на 5 % (y = -10,071x + 151,43; R² = 0,9106);
2. В 2007-20011гг. среди госпитализированных преобладали женщины (57-59 %), однако с 2012 года преобладают мужчины (51 %);
3. При анализе национального состава госпитализированных хроническим панкреатитом установили, что преобладали лица якутской национальности (в 2 раза выше, чем другие национальности). Следует отметить, что наблюдается некоторое увеличение больных других национальностей;
4. Средний возраст составил 50 лет [15;86]. Самый низкий средний возраст отмечен в 2012 г. – 47 лет.
Заключение. Таким образом, можно предположить, что снижение числа госпитализированных больных с хроническим панкреатитом алкогольной этиологии связано с введением мер по ограничению продажи алкогольной продукции на государственном уровне.

